Kategoria: zdrowie-psychiczne, psychologia, psychoterapia
Data utworzenia: 25 mar 2026
Czas czytania: 13 minut
Autor: mgr Magdalena Hossadyna, psycholog · profil specjalisty

Jeśli zastanawiasz się, jak rozpoznać depresję u siebie lub bliskiej osoby, zwróć uwagę nie tylko na obniżony nastrój, ale też na utratę energii, problemy ze snem, poczucie beznadziei i wycofanie z codziennego życia. W tym artykule wyjaśniamy, jakie są objawy depresji, co może ją wywoływać, jak wygląda diagnoza i kiedy warto zgłosić się po profesjonalną pomoc.
Współczesna psychologia definiuje to zjawisko jako złożone zaburzenie nastroju, które wykracza daleko poza ramy zwykłego, chwilowego smutku czy przejściowego przygnębienia, jakiego każdy z nas doświadcza w obliczu życiowych trudności. Zgodnie z międzynarodową klasyfikacją chorób ICD-10, depresja to zaburzenie psychiczne charakteryzujące się trwałym obniżeniem nastroju, niemal całkowitą utratą zainteresowań oraz dotkliwym brakiem energii do życia. Stan ten utrzymuje się przez większość dnia, niemal każdego dnia, wpływając destrukcyjnie na każdy aspekt egzystencji danej osoby – od relacji rodzinnych i codziennego funkcjonowania, przez wydajność zawodową, po zdolność do wykonywania najprostszych codziennych czynności.
Warto z pełną mocą podkreślić, że depresja to choroba, a nie wybór czy przejaw słabości charakteru, co wciąż bywa krzywdzącym stereotypem w naszym społeczeństwie. Według oficjalnych danych, jakie publikuje Światowa Organizacja Zdrowia, na zaburzenia tego typu cierpi obecnie ponad 280 milionów ludzi na całym świecie, co czyni depresję jedną z najczęściej występujących przyczyn niepełnosprawności i przedwczesnych zgonów. Statystyki pokazują, że depresja występuje znacznie częściej u kobiet, choć jej przebieg u mężczyzn bywa często bardziej maskowany i trudniejszy do uchwycenia w pierwszej fazie diagnostycznej. Wczesne rozpoznanie depresji oraz wdrożenie odpowiedniego leczenia mogą nie tylko znacząco poprawić stan psychiczny osoby cierpiącej na depresję, ale przede wszystkim uratować jej życie.
Chwilowy spadek nastroju zwykle ma konkretną przyczynę, trwa krótko i nie odbiera całkowicie zdolności do działania. Depresję podejrzewa się wtedy, gdy objawy utrzymują się przez większość dnia, przez co najmniej dwa tygodnie, i wyraźnie pogarszają codzienne funkcjonowanie w pracy, domu lub relacjach.
Najczęstsze sygnały alarmowe to:
Jeśli rozpoznajesz u siebie kilka z tych objawów, warto umówić konsultację psychologiczną albo wizytę u psychiatry, zamiast czekać, aż stan sam się poprawi.
Objawy depresji obejmują sferę emocjonalną, poznawczą i behawioralną. Osoba z depresją może odczuwać paraliżujący smutek, pustkę emocjonalną albo stałe poczucie beznadziei, które nie ustępuje mimo pozytywnych zdarzeń w otoczeniu. Charakterystyczna jest także anhedonia, czyli utrata zainteresowań i odczuwania przyjemności. To, co wcześniej sprawiało radość, nagle staje się obojętne lub przytłaczające.
Do najczęstszych objawów depresji należą:
Nie każda osoba chorująca na depresję doświadcza wszystkich symptomów jednocześnie. Jeśli jednak smutek, wycofanie i brak siły utrzymują się dłużej niż dwa tygodnie, nie warto traktować tego wyłącznie jako „gorszego okresu”.

Wielu pacjentów ze zdziwieniem odkrywa, że depresja objawia się nie tylko w sferze psychicznej, ale również poprzez ciało, co często prowadzi do licznych wizyt u lekarzy różnych specjalizacji. Objawy somatyczne są integralną częścią depresji i mogą obejmować niemal każdy układ w organizmie człowieka. Zaburzenia snu – zarówno bezsenność, jak i nadmierna senność – to jedne z najczęstszych dolegliwości fizycznych zgłaszanych przez osoby chorujące. Trudności z zasypianiem wynikające z natłoku czarnych myśli, wielokrotne budzenie się w nocy lub wczesne poranne przebudzenia znacząco obniżają jakość życia i pogłębiają objawy depresyjne.
Równie istotne są nagłe zmiany w apetycie oraz masie ciała, które nie wynikają z celowej diety. Niektóre osoby tracą apetyt i chudną, inne objadają się pod wpływem emocji. Pacjent może odczuwać objawy fizyczne w postaci uogólnionych bólów mięśniowych, chronicznych bólów głowy czy ucisku w klatce piersiowej, który często bywa mylony z problemami kardiologicznymi. Przewlekłe zmęczenie, które nie mija po przespanej nocy, jest jednym z najbardziej obciążających symptomów – sprawiającym, że umycie zębów czy ubranie się urasta do rangi wyprawy na ośmiotysięcznik. Warto pamiętać, że podobne objawy mogą mieć inne podłoże somatyczne, dlatego konieczna jest kompleksowa diagnostyka pozwalająca ustalić, czy dolegliwości nie występują bez wyraźnej przyczyny medycznej.
Przyczyny depresji są wielowymiarowe i rzadko sprowadzają się do jednego, odizolowanego wydarzenia. Z perspektywy biologicznej fundamentalne znaczenie mają nieprawidłowości w neuroprzekaźnictwie w mózgu – głównie serotoniny, noradrenaliny i dopaminy. Badania opublikowane w PubMed potwierdzają, że predyspozycje genetyczne mogą zwiększać ryzyko wystąpienia depresji, choć podkreśla się, że dziedziczymy raczej skłonność do reakcji depresyjnych niż samą chorobę w sposób deterministyczny. Czynniki hormonalne, szczególnie w kontekście depresji u kobiet – na przykład w okresie poporodowym czy menopauzy – również mogą sprzyjać rozwojowi zaburzeń nastroju.
Z kolei czynniki psychologiczne i środowiskowe obejmują szeroki wachlarz trudnych doświadczeń: traumy z okresu dzieciństwa, przewlekły stres w pracy czy nagłą utratę bliskiej osoby. Izolacja społeczna, brak wsparcia ze strony rodziny i trudne warunki materialne to dodatkowe czynniki ryzyka, które mogą prowadzić do pogorszenia kondycji psychicznej. Często dopiero nałożenie się na siebie kilku elementów – biologicznej podatności oraz trudnego wydarzenia życiowego – wyzwala pełnoobjawowy epizod depresyjny. Zdarzają się jednak przypadki, gdy depresja pojawia się w pozornie poukładanym i szczęśliwym życiu, co bywa dla pacjenta źródłem dodatkowego poczucia winy i utrudnia podjęcie decyzji o szukaniu pomocy.
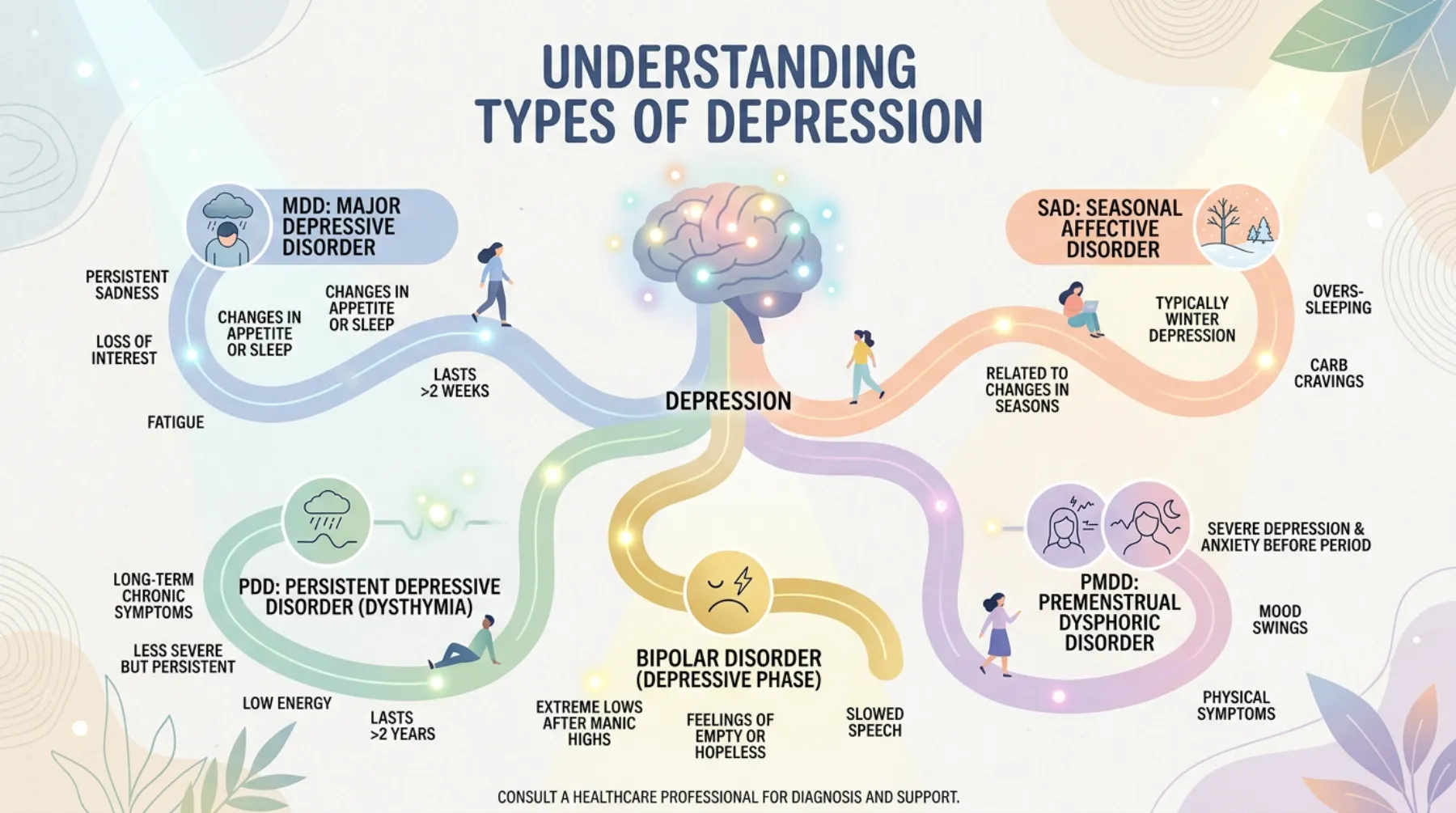
Rodzaje depresji są zróżnicowane pod względem przebiegu, nasilenia i towarzyszących objawów, a zrozumienie tych różnic pozwala na skuteczniejsze dopasowanie metod terapeutycznych. Najczęściej spotykana jest depresja jednobiegunowa, w której epizody obniżonego nastroju mogą nawracać w różnych odstępach czasu. W klasyfikacji zaburzeń depresyjnych wyróżnia się również depresję dwubiegunową, gdzie okresy głębokiego smutku przeplatają się z epizodami manii lub hipomanii, charakteryzującymi się nadmiernym pobudzeniem, euforią i brakiem krytycyzmu wobec własnych działań – co wymaga odmiennego podejścia terapeutycznego.
Warto również wspomnieć o depresji sezonowej, ściśle skorelowanej z niedoborem światła słonecznego w okresie jesienno-zimowym, oraz o depresji z objawami psychotycznymi, będącej stanem najwyższego ryzyka, w którym pacjent traci kontakt z rzeczywistością, doświadczając urojeń dotyczących na przykład własnej winy. Depresja przewlekła, znana jako dystymia, polega na utrzymującym się przez lata obniżeniu nastroju o mniejszym nasileniu niż w przypadku ciężkiej depresji, lecz równie destrukcyjnym dla jakości życia. Niezależnie od formy, depresję należy leczyć – każdy rodzaj tego zaburzenia wymaga profesjonalnej opieki i wnikliwej oceny różnicowej prowadzonej przez specjalistę.
W diagnostyce depresji kluczowe znaczenie ma dokładny wywiad kliniczny oraz systematyczna obserwacja objawów choroby. Lekarz psychiatra lub psychoterapeuta przeprowadza pogłębiony wywiad, pytając o czas trwania objawów, ich nasilenie oraz wpływ na codzienne funkcjonowanie pacjenta. Specjalista sprawdza, czy spełnione są kryteria diagnostyczne – między innymi, czy u pacjenta występują co najmniej dwa z trzech głównych objawów: obniżenie nastroju, utrata zainteresowań i brak energii. Diagnostyka depresji obejmuje także ocenę, czy objawy utrzymują się co najmniej dwa tygodnie i czy wpływają na relacje oraz obowiązki zawodowe.
Ważnym elementem wspierającym proces rozpoznawczy są standaryzowane narzędzia psychologiczne, wśród których najpopularniejsza jest skala depresji Becka – kwestionariusz pozwalający na obiektywizację subiektywnych odczuć pacjenta i określenie stopnia nasilenia choroby. Lekarz rodzinny może przeprowadzić wstępną ocenę i skierować pacjenta do specjalisty. W niektórych przypadkach konieczne są także badania laboratoryjne – na przykład badanie poziomu hormonów tarczycy czy witaminy D – aby wykluczyć somatyczne przyczyny objawów depresyjnych, ponieważ niedoczynność tarczycy może dawać podobne objawy. Dopiero po zebraniu wszystkich tych danych, zgodnie z wytycznymi międzynarodowej klasyfikacji chorób, możliwe jest wdrożenie bezpiecznego planu terapeutycznego – odpowiednie leczenie bowiem wymaga solidnych podstaw diagnostycznych.

Epizod depresyjny to okres, w którym objawy depresji występują z takim nasileniem, że znacząco zakłócają funkcjonowanie danej osoby. Kluczowym kryterium jest czas – jeśli zauważasz, że objawy utrzymują się nieprzerwanie od co najmniej dwóch tygodni i uniemożliwiają Ci wstawanie z łóżka, dbanie o higienę czy wykonywanie codziennych obowiązków, nie powinieneś dłużej zwlekać. Bagatelizowanie tych sygnałów może prowadzić do utrwalenia się mechanizmów choroby i znacznego wydłużenia procesu leczenia w przyszłości. W praktyce wiele osób zwleka z poszukiwaniem pomocy, traktując pierwsze objawy jako „gorszy okres”, tymczasem im wcześniej nastąpi rozpoznanie, tym skuteczniejsze może być leczenie.
Sytuacją bezwzględnie wymagającą natychmiastowego kontaktu ze specjalistą jest pojawienie się myśli o bezsensowności życia lub planów odebrania sobie życia. Nawrót epizodu depresyjnego – czyli ponowne wystąpienie objawów po okresie poprawy – jest sygnałem, że depresja wymaga stałej opieki. W przypadku pierwszego epizodu depresyjnego konieczna jest szczegółowa ocena kliniczna, pozwalająca odróżnić depresję jednobiegunową od depresji dwubiegunowej i wdrożyć właściwe leczenie. Warto pamiętać, że każdy kolejny epizod depresji może być silniejszy od poprzedniego, dlatego tak ważne jest, aby zgłosić się do lekarza już przy pierwszym załamaniu nastroju. Gdy kryzys narasta gwałtownie, pomocna może być także interwencja kryzysowa lub wsparcie opisane szerzej w artykule o kryzysie emocjonalnym.
Leczenie depresji opiera się na połączeniu kilku metod terapeutycznych, dobieranych indywidualnie w zależności od nasilenia objawów i potrzeb pacjenta. Fundamentem leczenia w przypadku depresji łagodnej i umiarkowanej jest psychoterapia dla dorosłych, ze szczególnym uwzględnieniem terapii poznawczo-behawioralnej (CBT), która pomaga osobie depresyjnej zidentyfikować i zmienić destrukcyjne wzorce myślenia. W trakcie sesji pacjent uczy się rozpoznawać tzw. błędy poznawcze, czyli automatyczne, negatywne myśli na temat siebie i świata, oraz zastępować je bardziej realistycznymi i wspierającymi przekonaniami. Psychoterapeuta staje się w tym procesie przewodnikiem, który wspiera pacjenta w budowaniu zdrowszych strategii radzenia sobie z trudnymi emocjami.
W sytuacjach, gdy objawy depresji o nasileniu umiarkowanym do ciężkiego uniemożliwiają pracę terapeutyczną, niezbędna staje się farmakoterapia. Nowoczesne leki przeciwdepresyjne pomagają regulować poziom neuroprzekaźników w mózgu, a ich pełne działanie jest zazwyczaj odczuwalne dopiero po kilku tygodniach regularnego stosowania. Leczenie zaburzeń depresyjnych to proces wymagający cierpliwości i ścisłej współpracy – połączenie wsparcia farmakologicznego z psychoterapią daje statystycznie najlepsze i najbardziej trwałe efekty. Często pierwszym krokiem do dobrania właściwej ścieżki leczenia jest konsultacja psychologiczna, po której łatwiej zaplanować dalszą terapię. Wsparcie bliskich odgrywa w tym procesie ogromną rolę i bywa tym czynnikiem, który przechyla szalę na korzyść zdrowienia.

Depresja lekooporna to sytuacja, w której pacjent nie reaguje na standardowe leczenie farmakologiczne – mimo stosowania co najmniej dwóch różnych leków przeciwdepresyjnych w odpowiednich dawkach i przez odpowiedni czas. Choć dla pacjenta taka diagnoza może brzmieć demotywująco, nowoczesna psychiatria oferuje szereg rozwiązań. Psychiatra może zdecydować o tzw. augmentacji leczenia, czyli dołączeniu leku z innej grupy, który wzmocni działanie dotychczasowego preparatu, lub zaproponować innowacyjne metody, takie jak terapia elektrowstrząsowa (ECT) czy stymulacja nerwu błędnego (VNS).
Z perspektywy psychologicznej w przypadku depresji lekoopornej szczególnie istotna jest intensywna psychoterapia – podejścia takie jak terapia dialektyczno-behawioralna (DBT) czy terapia akceptacji i zaangażowania (ACT) pomagają wypracować nową relację ze swoim cierpieniem i skupić się na wartościach życiowych mimo trwającego kryzysu. Kluczowe jest też poszukiwanie współistniejących zaburzeń – na przykład przy zaburzeniach lękowych czy osobowości – które mogą utrudniać odpowiedź na leczenie. Ciężka depresja oporna na leczenie wymaga po prostu dłuższego czasu na znalezienie właściwego podejścia terapeutycznego, co przy ścisłej współpracy z doświadczonym specjalistą jest niemal zawsze możliwe.
Depresja u dzieci może wyglądać zupełnie inaczej niż u dorosłych, co sprawia, że jej rozpoznanie bywa znacznie trudniejsze. U najmłodszych pacjentów dominującym objawem jest często wzmożona drażliwość, wybuchy złości bez wyraźnego powodu oraz spadek wyników w nauce, co bywa mylnie interpretowane przez otoczenie jako bunt czy lenistwo. Depresja u dzieci manifestuje się również poprzez dolegliwości fizyczne – dziecko może skarżyć się na bóle brzucha czy nudności, które nasilają się przed pójściem do szkoły, co w rzeczywistości jest fizyczną manifestacją lęku i obniżonego nastroju. W przypadku dzieci szczególnie istotna jest czujność rodziców i opiekunów, którzy mogą jako pierwsi dostrzec niepokojące zmiany.
Równie alarmującym sygnałem jest wycofanie się z grupy rówieśniczej i porzucenie pasji, które dotąd sprawiały młodemu człowiekowi przyjemność – ta utrata zainteresowań powinna skłonić do konsultacji ze specjalistą. Według wytycznych NIMH, kluczowe dla procesu zdrowienia jest wczesne włączenie terapii rodzinnej, ponieważ system domowy odgrywa decydującą rolę w stabilizacji emocjonalnej dziecka. Leczenie w przypadku dzieci opiera się przede wszystkim na pracy psychologicznej i terapeutycznej, a farmakoterapia jest ostatecznością stosowaną wyłącznie w sytuacjach zagrożenia zdrowia lub życia, pod kontrolą doświadczonego psychiatry dziecięcego. Warto pamiętać, że depresji często towarzyszy u młodych osób lęk społeczny lub trudności szkolne, dlatego holistyczne podejście jest w tym przypadku szczególnie ważne. Jeśli szukasz informacji o tej grupie wiekowej, przeczytaj także osobny artykuł: Depresja u dzieci i młodzieży – jak rozpoznać objawy i skutecznie wspierać?.

Decyzja o szukaniu pomocy jest aktem najwyższej troski o siebie i wyrazem siły, a nie dowodem na życiową porażkę. Jeśli odczuwasz przewlekły smutek, utratę motywacji lub zauważasz, że Twoje codzienne funkcjonowanie pogarsza się z tygodnia na tydzień, to odpowiedni moment, by poszukać wsparcia. Nie musisz czekać, aż depresja stanie się nie do zniesienia – nawet łagodne objawy depresyjne mogą z czasem nawracać i nasilać się, jeśli pozostaną bez leczenia. Warto zgłosić się do lekarza już wtedy, gdy stan psychiczny wpływa na Twoje relacje, pracę lub zdolność do odczuwania radości.
Pamiętaj, że depresja jest zaburzeniem psychicznym, które wymaga profesjonalnego wsparcia – tak samo jak każda inna choroba wymaga odpowiedniej opieki medycznej. Depresja jest chorobą, którą da się leczyć, a w przypadku depresji o odpowiednim podejściu może zadecydować nawet moment, w którym pacjent podejmie decyzję o wizycie. W zaburzeniach depresyjnych czas gra na korzyść pacjenta tylko wtedy, gdy podejmuje on aktywne kroki ku zmianie. Współczesna medycyna dysponuje skutecznymi narzędziami – im wcześniej rozpoczniesz terapię, tym większe szanse na pełny powrót do zdrowia i satysfakcjonującego życia.
Jeśli ten temat dotyczy Ciebie lub bliskiej osoby, nie zostawaj z tym w pojedynkę. W Centrum Terapii Empatyczni pomagamy dobrać skuteczne wsparcie dopasowane do sytuacji, etapu kryzysu i nasilenia objawów.
Umów konsultację | Poznaj specjalistów | Psychoterapia dla dorosłych
Depresję podejrzewa się wtedy, gdy przez co najmniej dwa tygodnie utrzymują się takie objawy jak obniżony nastrój, utrata zainteresowań, brak energii, problemy ze snem, trudność z koncentracją i poczucie beznadziei.
Jeśli objawy utrzymują się przez większość dnia przez minimum dwa tygodnie i pogarszają codzienne funkcjonowanie, warto jak najszybciej skonsultować się ze specjalistą.
Tak. Depresji często towarzyszą bezsenność, nadmierna senność, spadek lub wzrost apetytu, przewlekłe zmęczenie, bóle głowy, napięcie mięśniowe i inne dolegliwości somatyczne.
Przy pierwszych objawach można zacząć od konsultacji psychologicznej lub psychoterapeutycznej. Do psychiatry warto zgłosić się szczególnie wtedy, gdy objawy są nasilone, długo trwają albo pojawiają się myśli samobójcze.
Leczenie depresji najczęściej łączy psychoterapię i, jeśli to potrzebne, farmakoterapię. Dobór metod zależy od nasilenia objawów, czasu ich trwania oraz ogólnego stanu pacjenta.
Ocena: 5.0/5.0 (1 ocen)
Znajdziesz tutaj wiele cennych wskazówek, jak zadbać o swoje zdrowie psychiczne i radzić sobie z codziennymi wyzwaniami. Artykuły opierają się na wiedzy psychologicznej i doświadczeniu w pracy z ludźmi.
 rozwoj-osobisty, psychologia, zdrowie-psychiczne
rozwoj-osobisty, psychologia, zdrowie-psychiczne 20 marca 2026
Dowiedz się, jak pracować z syndromem oszusta krok po kroku: zatrzymać samokrytykę, przestać przypisywać sukces szczęściu i budować pewność siebie.
 zdrowie-psychiczne, psychologia, psychoterapia
zdrowie-psychiczne, psychologia, psychoterapia 16 marca 2026
Zaburzenia obsesyjno-kompulsyjne (OCD) to ogromne cierpienie, ale można je pokonać. Poznaj objawy, przyczyny i skuteczne leczenie w Krakowie i Wieliczce.
 zdrowie-psychiczne, psychologia, psychoterapia
zdrowie-psychiczne, psychologia, psychoterapia 15 marca 2026
Kryzys w rodzinie to naturalny etap, przez który przechodzi każda rodzina. Dowiedz się, jak rozpoznać trudności, radzić sobie z konfliktem i kiedy warto szukać pomocy...